के हो ‘एन्टीपार्टम हेमोरेज’ ? कसरी गर्ने सुरक्षित मातृत्व ?

विषय प्रवेश गर्नु अघि एक साता अघिको सुखद संयोग प्रस्तुत गर्न चाहन्छु । गत भदौ २२ गते निजामती कर्मचारी दिवस परेको थियो ।
निजामती तर्फका कर्मचारीलाई छुट्टी भएपनि हामी स्वास्थ्यकर्मी विहानै देखि ड्युटिमा थियौँ । अझ त्यस दिन त हामी विहानै सिजरियन सेक्सन गरी एक महिलालाई सुत्केरी गराईकसेका थियौँ ।
काम सकेर चिया खाँदै गर्दा हामीसंग अर्का एक आयुर्वेदका चिकित्सक साथी पनि आइपुग्नु भयो । चियागफमा प्रंसंग निस्कियो व्लड ग्रुप अर्थात रक्त समूहको । कुराकानीकै क्रममा थाह भयो आयुर्वेदका डाक्टर साथीको व्लड ग्रुप बिरलै भेटिने ‘एबी पोजेटिभ’ ग्रुपको रहेछ ।
हामीले उनलाई तत्कालै भन्यौँ, ‘कहिले काँही पाइने तपाईँको रगत जतनसंग राख्नु होला । हामीलाई चाहिएको बेलामा कृपया सहयोग गर्नुहोला ।’ उनले सहयोग गर्ने प्रतिबद्धता जनाए ।
संयोग कस्तो परयो भने त्यहि दिन दिउसो अलि टाढा गाँउबाट सुत्केरी गराउन जटिल केश आयो । मालारानी गाउपालिकाकी ३४ बर्षिय सिता मुखिया तेस्रो पटक आमा बन्ने तयारीमा थिइन तर एक्कासी व्लिडिङ शुरु भएछ ।
अस्पताल ल्याइ पुरयाउँदा रगत बग्न (व्लिडिङ) हुन थालेको १० घण्टा भइसकेको थियो । तत्काल रगत आवश्यक थियो । हामीले ग्रुप सोध्यौँ । त्यहि बिरलै पाइने मध्येको ‘एबी पोजेटिभ’ रहेछ । एक पिन्टका लागि तत्काल साथीलाई फोन गरयौँ र बोलायौँ । अर्को पिन्ट नेपाली सेनाका एक सदस्यले दिनुभयो ।
भिडियो एक्सरे गर्दा बच्चाको धड्कन निकै कम अर्थात ( ८०) थियो । त्यो भनेको निकै कम हो । गर्भाशयमा रहेको बच्चा यो अवस्थामा तुरुन्तै मर्न पनि सक्छ । किनभने गर्भअवस्थामा बच्चाको धडकन साधारण त ११० देखि १६० सम्म सम्म हुनुपर्छ ।
परीक्षणकै क्रममा थाह भयो उनको अर्को पनि समस्या रहेछ । बच्चाको साल बच्चा आउने बाटो छेक्ने गरी रहेको थियो जुन बिरलै हुने र निकै जोखिमपूर्ण मानिन्छ । यस्तो हुँदा बच्चा र आमाको लागि समेत खतरा हुन्छ । त्यसैले छिटो भन्दा छिटो डेलीवरी गराउनु जरुरी थियो र सिजरियन सेक्सनको विकल्प थिएन ।
हामी त्यसको तयारीमा लाग्यौँ ।केश जटिल भएको र बच्चाको धडकन समेत कम भईसकेको अवस्थामा बच्चा बाच्ने सम्भावना निकै कम हुन्छ । त्यसैले अभिभावकलाई त्यसबारेमा पहिल्यै बुझाएका थियौँ । तर पनि हाम्रो कोशिष सफल रहयो । आमा र बच्चा दुबै बचाउन सफल भयौँ ।
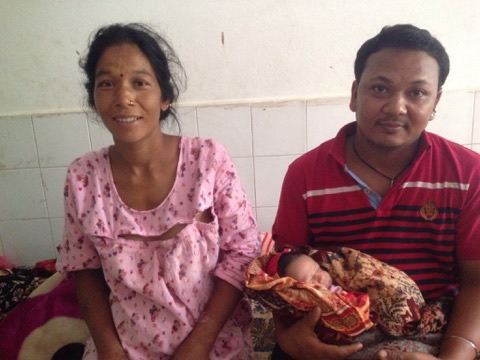
जिल्ला अस्पतालमा भदौ महिनामा भएका १४ वटा शल्यक्रियामध्ये यो सबैभन्दा जटिल थियो । तर यसमा पनि सफलता पायौँ ।मेरो नेतृत्वमा भएपनि मलाई साथ दिने डा. सुरेन्द्र रायमाझी, बच्चाको उपचारको लागि डा. बिपिन खनाल, एनेस्थेसियामा एनेस्थेसिया असिस्टेन्ट बिरेन्द्र यादव, नर्सिङमा सिनियर अनमी विन्देश्वरी श्रेष्ठ, स्टाफ नर्स संगीता पन्थी, ल्यावमा प्रकाश रिजाल हुनुहुन्थ्यो ।
यो जटिल केसमा रगत जम्मा गर्न विशेष भूमिका निभाउने मेसु डा. श्याम किशोर चौधरी र रक्तदान गर्ने डा. प्रवेश श्रीवास्तव तथा सेनाका जवान समेत धन्यवादका पात्र हुनुहुन्छ । जटिल सुत्केरी पार गरेकी श्रीमती भेटन आज उनका श्रीमान पनि भारतबाट आए र हामीलाई भेटेर खुशी प्रकट गर्दै धन्यबाद दिए ।
यस खालको समस्यालाई मेडिकल भाषामा एन्टीपार्टम हेमोरेज भनिन्छ ।
के हो एन्टीपार्टम हेमोरेज ?
गर्भ रहेको २२ हप्ता पछि र डेलिवरी नहुन्जेल सम्म गर्भाशयको मुखबाट रगत बग्नुलाई एन्टीपार्टम हेमोरेज भनिन्छ । जसको मुख्य कारण माथि उल्लेखित प्लासेन्टा प्रिभिया (सालले बच्चा आउने बाटो छेक्नु ) हो ।
अर्को महत्वपूर्ण कारक एब्रप्सियो प्लासेन्टा( साल र गर्भाशयको भित्री भित्ताको बीच रगत बग्नु) हो । एन्टीपार्टम हेमोरेज को ३५ प्रतिशत कारकमा ‘प्लासेन्टा प्रिभिया’ लाई मानिन्छ ।
आमाको उमेर जति बढ्दै गयो, बच्चा जति धेरै जन्माउदै गयो त्यति नै ‘एन्टीपार्टम हेमोरेज’ हुने सम्भावना बढ्दै जान्छ । चुरोट खाने बानी, पहिले पनि सिजरियन सेक्सन (शल्यक्रिया ) गरेको छ भने पनि यसको सम्भावना बढेर जान्छ ।
यसका मुख्य लक्षणहरु :
- एक्कासि गर्भाशयको मुखबाट रगत बग्नु त्यो पनि बिना दुखाइ ( ५% केसमा राती सुतेर एक्कासी जाग्दा बिरामीले आफुलाई रगतको पोखरीमा पाएकी हुन् सक्छिन)
- ३३ प्रतिशत आमामा वार्निंग हेमोरेज ( ल है अब डरलाग्दो रगत बग्दै छ) हुन्छ यसलाई बेलैमा पहिचान गर्न सकेमा आमाको मृत्यु हुनुबाट जोगाउन सकिन्छ ।
यसका जटिलताहरु:
- बिरामी शकमा जानु( शरीरबाट धेरै रगत बगेर रक्तचाप निक्कै नै घट्नु, धड्कन एकदम छिटो र कमजोर हुनु, श्वासप्रश्वास बढ्नु, शरीर चिस्सिदै जानु, चेत अवस्था गुम्नु )
- रक्तअल्पता
- मृगौलाले काम गर्न नसकनु
- बच्चालाई अक्सिजन नपुग्नु र मृत्यु समेत हुनु
- रगत जम्ने प्रक्रियामा गडबड हुन जानु
- डेलीवरी भए पछि नै रगत धेरै मात्रामा बगी रहनु
- अत्यन्तै डरलाग्दो संक्रमण हुनु
नेपाल र बिश्व मामातृ मृत्युको अवस्था :
नेपालमा आमाहरुको मृत्यु हुनुमा मुख्य कारक प्रसुति हेमोरेज हो जसमा ‘एन्टीपार्टम हेमोरेज’ र ‘पोस्ट पार्टम हेमोरेज’ (डेलीवरी भए पछि नै रगत धेरै मात्रामा बगी रहनु) पर्छन । यस कारणलाई रोक्न नसके पनि दक्ष जनशक्तिले उपचार गर्न सकेमा धेरै आमालाई बचाउन सकिन्छ।
रोयल कलेज अफ अब्सटेट्रिक्स एण्ड गाइनेकोलजी – २०११ का अनुसार नेपाल जस्तै संसारकाविकासोन्मुख राष्ट्रहरुमा बर्सेनी ५ लाख आमा हरुको मृत्यु हुने मध्ये यो एन्टीपार्टम हेमोरेजले मर्ने २ लाख ५० हजार संख्या अनुमानित गरिएको छ ।
विश्व स्वास्थ्य संगठनका अनुसार १९९० मा नेपालमा आमाहरुको मृत्यु प्रति १ लाख जिउँदा बच्चाहरुमा करिब ९०० थियो भने २०१५ सम्म आइपुग्दा यो संख्या घटेर २५८ सम्म पुगेको छ। अझै घटाउनु जरुरी छ । उपचार नपाएर मर्ने आमाहरुको संख्या न्युन मात्र नभई शुन्य बनाउने लक्ष सरकारले लिएको छ, त्यसो त यसका चुनौतिहरु धेरै छ ।
नेपाल सरकारले दिएको सुबिधा
नेपाल सरकारले सुरक्षित मातृत्व लाई पहिलो प्राथमिकता मा राखेको छ । त्यसैले हाम्रो देशको हरेकसरकारी अस्पताल, प्राथमिक स्वास्थ्य केन्द्र तथा बर्थिंग सेन्टर तोकिएको स्वास्थ्य चौकीमा सुरक्षित मातृत्वको कार्यक्रम छ जसले दक्ष जनशक्ति उपलब्ध गराई नि:शुल्क उपचार गर्ने सुबिधा दिएको छ ।
यति मात्रै होइन स्वास्थ्य संस्थामा सुत्केरी गराएबापत सरकारले यातायात खर्च भनेर हिमाली जिल्लामा १५ सय, पहाडी जिल्लामा १ हजार र तराईका जिल्लामा ५ सय रुपैयाँ समेत सुत्केरीका लागि उपलव्ध गराउँछ ।
# डा. पच्या जिल्ला अस्पताल गुल्मीमा मेडिकल जनरलिष्टको रुपमा कार्यरत छन् ।
सम्पर्क इमेल : nepalihealthnews@gmail.com





 नेपाली हेल्थ
नेपाली हेल्थ 

















